Все о эклампсии

Все о эклампсии
Эклампсия – поздняя форма гестоза, характеризующаяся резким подъемом артериального давления, несущего угрозу жизни матери и плода. Гестоз – нарушение нормального хода беременности, проявляющееся нарушением функционирования систем организма. Эклампсия может развиться до, во время и после беременности.
Эклампсия: причины развития заболевания
Эклампсия является наиболее тяжелой формой гестоза, характеризующаяся нарушением деятельности ЦНС и при несвоевременном купировании симптомов – комой и смертью матери и плода. В настоящее время не существует единого мнения о причинах развития эклампсии. Эклампсия не является самостоятельным заболеванием, а представляет собой сложную сочетанную форму гестоза. Существует около 30 теорий возникновения состояния, среди которых также выделяют вирусную природу нарушения.
Среди основных причин развития эклампсических состояний выделяют:
На сегодняшний день не существует ни одного теста, способного достоверно спрогнозировать развитие эклампсии беременных. Эклампсия в основном развивается после 22 недели беременности, что обусловлено внутриутробным развитием плода. До этого срока плод не способен к выживанию вне утробы матери из-за незавершенного формирования высших структур головного мозга. На 22 неделе развития у плода впервые появляются нейроспецифические белковые соединения, которые при проникновении через поврежденный плацентарный барьер вызывают системное иммунное воспаление, характеризующееся спазмом сосудов. Это объясняет развитие эклампсии на фоне фетоплацентарной недостаточности (состояние, обусловленное нарушением функции плаценты).
Состоянию эклампсии предшествует преэклампсия, которая характеризуется высоким артериальным давлением, наличием белка в крови, тошнотой, головной болью, нарушением рефлексов. Преэклампсия требует медицинского контроля и своевременной коррекции симптомов. Единственным эффективным способом лечения эклампсии является родоразрешение.
Эклампсия является специфическим повреждением мозга при гестозах, когда одновременно наблюдается:
- Критическое снижение мозгового кровообращения;
- Ишемия мозга;
- Утрата саморегуляции мозгового кровообращения;
- Цитотоксический отек мозга;
- Нарушение клеточного ионного гемостаза, функционирования структур мозга, выброс токсических нейромедиаторов и стрессорных генов, провоцирующих наступление бессознательных состояний, судорожного синдрома, комы беременной.
Эти факторы объясняют особенности развития эклампсии:
- Редкость возникновения (состояние проявляется лишь у 5% беременных) ;
- Молниеносность развития симптоматики и критических состояний беременной.
Алгоритм развития эклампсии следующий:
- Длительный гестоз (часто характеризующийся тяжелым течением) ;
- Преэклампсия (необязательный этап) ;
- Кратковременная потеря сознания;
- Тонические, клонические судороги;
- Выздоровление (после родоразрешения).
В некоторых случаях эклампсия может иметь весьма тяжелые последствия, как коматозные состояния, функциональная недостаточность почек, печени, легких либо в крайних случаях – смерть мозга. Во время эклампсического припадка может развиться гипоксия плода и его смерть.
Эклампсия беременных: факторы риска
Существуют определенные факторы риска развития эклампсии беременных, среди которых выделяют:
- Ранняя, равно как и поздняя (после 40 лет) первая беременность;
- Эклампсия в семейном анамнезе;
- Ожирение;
- Многоплодная беременность;
- Хронические заболевания (диабет, гипертензия, заболевания почек и сердечнососудистой системы, антифосфолипидный синдром) ;
- Временной интервал между родами 10 лет и более.
Выделяют также ряд факторов, провоцирующих развитие эклампсии беременных:
- Неправильное питание;
- Ослабленное маточное кровообращение;
- Нарушение водно-солевого баланса организма беременной.
Послеродовая эклампсия: вероятность развития
Вероятность развития эклампсии у беременной составляет:
- Во время беременности – от 67 до 75%;
- В родах – до 25%;
- В послеродовой период – 1-2%.
Как правило, послеродовая эклампсия развивается в первые 48 часов после родов, после завершения этого периода риск развития состояния минимален. Послеродовое эклампсическое состояние обусловлено гемодинамическими, метаболическими, гипоксическими расстройствами организма во время вынашивания плода. Симптомы эклампсии после родов схожи с симптомокомплексом предродовой и родовой эклампсии. Также наступление послеродовой эклампсии может быть спровоцировано болевым шоком и внешними факторами (яркий свет, громкий звук).
Симптомы эклампсии
Основными симптомами эклампсии являются:
- Мелкие сокращения мышц;
- Тонические судороги мышц скелетной мускулатуры;
- Клонические судороги мышц туловища;
- Кратковременная потеря сознания;
- Цианоз (посинение кожных покровов и слизистых оболочек) ;
- Эклампсическая кома.
Прочими симптомами эклампсии являются также нерегулярность дыхания (развитие асфиксии), пена изо рта, нередко с примесями крови.
Признаками приближающегося припадка эклампсии являются:
- Повышенная сонливость, слабость;
- Тошнота, неконтролируемая рвота, не обусловленная прочими причинами;
- Повышение артериального давления;
- Развитие отеков;
- Нарушения зрительной функции (размытое зрение, «мушки» перед глазами) ;
- Протеинурия (наличие белка в моче).
Эклампсия может проявляться как одним длительным припадком, так и рядом кратковременных приступов.
Лечение эклампсии: прогнозы и методы
Прогноз в лечении эклампсии определяется рядом следующих факторов:
- Тяжесть состояния беременной (выраженные отеки, состав мочи, уровень артериального давления) ;
- Частота наступления припадков, их тяжесть;
- Своевременность оказания помощи и купирования приступов;
- Осложнения, вызываемые приступами.
При подозрении эклампсии у беременной ведется постоянный мониторинг артериального давления, гемодинамики матери и плода. Пациенткам показана бессолевая диета.
Прекращение припадков, увеличение отхождения мочи является хорошим признаком, что позволит отложить необходимость незамедлительного родоразрешения.
Повышение температуры, аритмия, резкое снижение артериального давления после гипертензии являются показаниями к незамедлительному родоразрешению.
Основное лечение эклампсии заключается в облегчении симптоматического комплекса:
- Купирование припадка и устранение сосудистого спазма;
- Нормализация давления;
- Оксигенация крови;
- Дегидратационная терапия, способствующая усилению мочеиспускания и уменьшению отечности.
При эклампсическом приступе применяется интенсивная терапия, которая носит характер сердечно-легочной реанимации в сочетании с терапией, направленной на восстановление функции мозга, что позволяет предупредить повторные приступы.
Решение о родоразрешении принимается в зависимости от тяжести гестоза и состояния пациентки во время эклампсического припадка.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Преэклампсия и эклампсия
Автор статьи — Созинова А.В., практикующий врач акушер-гинеколог. Стаж по специальности с 2001г.
Преэклампсия и эклампсия – это тяжелые стадии гестоза и представляют собой грозное осложнение беременности. По статистическим данным, процент преэклампсии составляет 5-10%, а эклампсии 0,5% среди общего количества рожениц, беременных и родильниц.
Преэклампсия – это предсудорожное состояние, которое характеризуется значительным подъемом артериального давления, высоким содержанием белка в моче и выраженными отеками (не главный прогностический признак).
Эклампсия – это судорожный приступ, который либо разрешается, либо переходит в кому.
Преэклампсию и эклампсию классифицируют в зависимости от периода, связанного с беременностью:
- преэклампсия и эклампсия беременной;
- преэклампсия и эклампсия роженицы;
- преэклампсия и эклампсия родильницы.
Преэклампсия имеет 2 степени тяжести: умеренную и тяжелую.
Эклампсия в зависимости от превалирующих проявлений делится на мозговую, коматозную, печеночную и почечную.
Причины развития преэклампсии и эклампсии до сих пор точно не установлены. Известно 30 и более теорий, объясняющих причины и механизмы развития преэклампсии и эклампсии. Но общее мнение всех врачей заключается в наличии патологии плаценты, формирование которой нарушается в ранние сроки беременности.
При нарушении прикрепления плаценты (поверхностно внедренная плацента) или дефиците рецепторов для плацентарных белков, плацента начинает синтезировать вещества, которые вызывают сужение сосудов (вазоконстрикторы), что приводит к генерализованному спазму всех кровеносных сосудов в организме для повышения давления в них и увеличения поступления кислорода и питательных веществ к плоду. Это приводит к артериальной гипертензии и полиорганным повреждениям (в первую очередь поражаются головной мозг, печень, почки).
Не последнюю роль в развитии преэклампсии и эклампсии играет наследственность и хронические заболевания.
Симптомы эклампсии и преэклампсии
Признаки преэклампсии
Преэклампсия является лишь коротким промежутком между нефропатией и судорожным приступом. Преэклампсия – это нарушение функций жизненно важных органов организма, ведущим синдромом которой является поражение центральной нервной системы:
- появление мушек перед глазами, мелькание, расплывчатость предметов;
- шум в ушах, головная боль, ощущение тяжести в затылке;
- заложенность носа;
- расстройства памяти, сонливость или бессонница, раздражительность или апатия.
Также для преэклампсии характерны боли в верхней части живота («под ложечкой»), в правом подреберье, тошнота, рвота.
Неблагоприятным прогностическим признаком является усиление сухожильных рефлексов (этот симптом свидетельствует о судорожной готовности и высокой вероятности развития эклампсии).
При преэклампсии нарастают отеки, иногда в течение нескольких часов, но выраженность отеков в оценке тяжести состояния беременной значения не имеют. Тяжесть преэклампсии устанавливают на основании жалоб, протеинурии и артериальной гипертензии (повышение артериального давления для нормотоников выше 140/90 мм рт. ст. должно настораживать). Если артериальная гипертензия составляет 160/110 и больше, говорят о тяжелой преэклампсии.
Поражение почек проявляется в виде уменьшения количества выделяемой мочи (олигоурия и анурия), а также в высоком содержании белка в моче (0,3 грамма в суточном количестве мочи).
Признаки эклампсии
Эклампсия – это приступ судорог, который состоит из нескольких фаз:
- Первая фаза. Продолжительность первой (вводной) фазы составляет 30 секунд. В эту стадию появляются мелкие сокращения мышц лица.
- Вторая фаза. Тонические судороги – генерализованный спазм всех мышц тела, включая дыхательную мускулатуру. Длится вторая фаза 10-20 секунд и является самой опасной (может наступить смерть женщины).
- Третья фаза. Третья фаза – это стадия клонических судорог. Неподвижная и напряженная больная («как струна») начинает биться в судорожном припадке. Судороги идут сверху вниз. Женщина находится без пульса и дыхания. Продолжается третья стадия 30-90 секунд и разрешается глубоким вдохом. Затем дыхание становится редким и глубоким.
- Четвертая фаза. Припадок разрешается. Характерно выделение пены с примесью крови изо рта, появляется пульс, лицо теряет синюшность, возвращаясь к нормальному цвету. Больная либо приходит в сознание, либо впадает в коматозное состояние.
Диагностика
Дифференциальную диагностику преэклампсии и эклампсии в первую очередь необходимо проводить с эпилептическим припадком («аура» перед приступом, судороги). Также данные осложнения следует отличать от уремии и заболеваний мозга (менингит, энцефалит, кровоизлияния, новообразования).
Диагноз преэклампсии и эклампсии устанавливается по совокупности инструментальных и лабораторных данных:
- Измерение АД. Повышение АД до 140/90 и сохранение этих цифр в течение 6 часов, повышение систолического давления на 30 единиц, а диастолического на 15.
- Протеинурия. Выявление 3 и более грамм белка в суточном количестве мочи.
- Биохимический анализ крови. Увеличение азота, креатинина, мочевины (поражение почек), повышение билирубина (распад эритроцитов и повреждение печени), подъем печеночных ферментов (АСТ, АЛТ) – нарушение функции печени.
- Общий анализ крови. Увеличение гемоглобина (снижение объема жидкости в сосудистом русле, то есть сгущение крови), повышение гематокрита (вязкая, «тягучая» кровь), снижение тромбоцитов.
- Общий анализ мочи. Обнаружение белка в урине в больших количествах (в норме отсутствует), выявление альбумина (тяжелая преэклампсия).
Лечение эклампсии и преэклампсии
Больная с преэклампсией и эклампсией обязательно госпитализируется в стационар. Лечение должно быть начато немедленно, на месте (в приемном покое, дома в случае вызова бригады скорой помощи, в отделении).
В терапии данных осложнений беременности участвуют врач – акушер-гинеколог и врач-реаниматолог. Женщину госпитализируют в палату интенсивной терапии, где создается лечебно-охранительный синдром (резкий звук, свет, прикосновение могут спровоцировать судорожный приступ). Дополнительно назначаются успокоительные средства.
Золотым стандартом лечения данных форм гестоза является внутривенное введение раствора сернокислой магнезии (под контролем АД, частоты дыхания и сердечных сокращений). Также для предотвращения судорог назначаются дроперидол и реланиум внутривенно, возможно в сочетании с димедролом и промедолом.
Одновременно восполняют объем циркулирующей крови (внутривенные вливания коллоидов, препаратов крови и солевых растворов: плазма, реополиглюкин, инфукол, раствор глюкозы, изотонический раствор и прочее).
Управление артериальным давлением осуществляют назначением гипотензивных препаратов (клофелин, допегит, коринфар, атенолол).
В сроке беременности до 34 недель проводится терапия, направленная на созревание легких плода (кортикостероиды).
Экстренное родоразрешение показано при отсутствии положительного эффекта от терапии в течение 2-4 часов, при развитии эклампсии и ее осложнений, при отслойке плаценты или подозрении на нее, при острой кислородной недостаточности (гипоксии) плода.
Доврачебная помощь при приступе эклампсии:
Повернуть женщину на левый бок (для предупреждения аспирации дыхательных путей), создать условия, снижающие травматизацию больной, не применять физическую силу для остановки судорог, после приступа очистить ротовую полость от рвотных масс, крови и слизи. Вызвать скорую помощь.
Медикаментозное купирование приступа эклампсии:
Внутривенно введение 2,0 мл дроперидола, 2,0 мл реланиума и 1,0 мл промедола. После окончания приступа проводят вентиляцию легких маской (кислород), а в случае коматозного состояния интубируют трахею с дальнейшим проведением ИВЛ аппаратом.
Осложнения и прогноз
Прогноз после перенесенного приступа (комы) эклампсии и преэклампсии зависит от тяжести состояния больной, наличия экстрагенитальных заболеваний, возраста и осложнений.
- отслойка плаценты;
- острая внутриутробная гипоксия плода;
- кровоизлияния в головной мозг (парезы, параличи) ;
- острая печеночная и почечная недостаточность;
- HELLP-синдром (гемолиз, увеличение печеночных ферментов, снижение тромбоцитов) ;
- ДВС-синдром;
- отек легких, отек мозга;
- сердечная недостаточность;
- кома;
- гибель женщины и/или плода.
Некоторые исследования при беременности
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
• См. Прежлампсия
• Возможно, сильная вазоконстрикция сосудов головного мозга приводит к судорогам
• Кровоизлияния в ЦНС возникают в результате увеличения давления крови в капиллярах, приводящего к их разрыву
• Существует мнение о возможном участии в патогенезе вазоспазма ткани трофобласта.
Факторы риска
• Критический возраст первородящей (юный и старше 35 лет)
• Многоплодная беременность, трофобластическая болезнь
• Артериальная гипертёнзия и заболевания почек
• Эклампсия и/или преэклампсйя в анамнезе
• Эклампсия и/или преэклампсйя у близких родственниц
• Невнимательное ведение беременной (ранняя диагностика и лечение гестоза и преэклампсйи существенно уменьшают риск развития эклампсии),
Патоморфология. Отёк мозга, полнокровие, тромбозы, кровоизлияния; поражения головного мозга — причина 20% летальных исходов при эклампсии.
Клиническая картина
• Судороги (локальные и генерзлизованные)
• Предвестники судорог: устойчивое повышение диастолического АД, головная боль, нарушения зрения, боль в эпигастральной области или правом верхнем .квадранте живота. См. Преэклампсйя
• Каждый припадок эклампсии продолжается 1-2 мин и состоит из четырёх периодов: предсудорожного, тонических судорог, клонических судорог и разрешения припадка
• Возможны судороги на фоне нормального АД.
• Потеря сознания, цианоз (не всегда).
• Протеинурия (80%), отёки (70%), артериальная гипертёнзия.
• Возможны ДВС, тромбоцитопения, нарушение функций печени, почечная недостаточность.
• Предрасположенность к отёку лёгких и головного мозга при проведении инфузионной терапии. Увеличение объёма внеклеточной жидкости, неадекватно распределённой во внеклеточных пространствах, и уменьшение ОЦК (сгущение крови).
Лабораторные исследования
• Анализ периферической крови -концентрация Нb чаще всего не изменена, Ht 34-38%
• Содержание общего белка часто снижено, причём не всегда только за счёт альбумина
• Остаточный азот крови — возможно понижение, во время судорожного припадка нередко увеличивается
• Анализ мочи. Удельный вес при нормальной беременности — 1020-1025, при позднем токсикозе — 1015-1020
• Азот мочевины: при нормальном течении беременности — 780-1 000 мг%, при гестозе — 480-500 мг%
• Клиренс мочевины при нормальном течении беременности -120-125, при гестозе — 51-60
• Клиренс креатинина при нормальном течении беременности — 170 мл/мин, при гестозе — 60-200 мл/мин.
Специальные исследования
• КТ или МРТ для выявления объёмных образований и кровоизлияний проводят при появлении очаговой неврологической симптоматики либо нехарактерных симптомов
• Исследование СМЖ для исключения менингита, энцефалита.
Дифференциальный диагноз
• Эпилепсия
• Опухоль головного мозга
• Разрыв аневризмы сосуда головного мозга
• До выявления другой причины всем беременным с наличием судорог ставят диагноз эклампсии.
Диета. Бессолевая диета. При тяжёлом состоянии — парентеральное питание. Тактика ведения
• Купирование судорог. При потере сознания и коматозном состоянии необходима консультация невропатолога.
• Постоянное наблюдение за гемодинамическими показателями матери и плода, частотой дыхания, выраженностью рефлексов (определение каждые 15 мин) ; определение почасового диуреза.
• Немедленное родоразрешение! При отсутствии условий для его проведения — кесарево сечение. В последовом и послеродовом периодах необходимо полностью восполнить кровопотерю.
• Инфузионная терапия — р-р Рингера с лактатом и 5% р-р глюкозы со скоростью 60-120 мл/ч под постоянным контролем ОЦК и Ht. Объём инфузионной терапии — 300-1 500 мл, при родоразрешении путём операции кесарева сечения — до 2 500-3 000 мл.
• Глюкокортикоиды, а также средства, улучшающие мозговое кровообращение (кавинтон, ноотропил и т.д.).
• Интенсивную терапию гестоза продолжают до трёх суток.
• Антигипертензивную терапию при необходимости продолжа—ют до выписки родильницы.
• Профилактика гнойно-воспалительных осложнений. Наблюдение у терапевта в течение 1 года. Купирование судорог
• Фиксированное положение пациентки во избежание травм, приписывания и западения языка.
• Аспирация слизи изо рта и верхних дыхательных путей.
• Увлажнённый кислород или ИВЛ. Показания к ИВЛ:
• неэффективность проводимых мероприятий (приступ эклампсии продолжается)
• нарушение сознания вне приступа
• судорожная готовность
• остановка сердечной деятельности — в этом случае необходима комбинация ИВЛ с кардиореанимационными мероприятиями.
• Лекарственная терапия
• Сульфат магния
• 20 мл 25% р-ра в/в
• Затем через каждые 4 ч 50% р-р (5 г) в/и
• Введение сульфата магния безопасно при следующих условиях (проверяют перед каждым введением): сохранён коленный рефлекс, дыхание не угнетено, диурез не менее 25 мл/ч
• Диазепам (сибазон) 2 мл 0,5% р-ра в/в (2 мг/мин) до купирования симптомов или достижения общей дозы 20 мг
• Промедол — 1 мл 2% р-ра в/в
• Дипразин — 0,025 г
Меры предосторожности
• При снижении ОЦК диуретики противопоказаны
• Гиперос-молярные препараты могут вызвать пропотевание жидкой части крови через капилляры
• Лекарственное взаимодействие. Сочетания назначаемых препаратов могут вызвать угнетение дыхания. При развитии этого осложнения применяют кальция хлорид (10 мл 10% р-ра в/в медленно).
Осложнения
• У 56% пациенток наблюдают преходящие неврологические нарушения, включая корковую слепоту
• У большинства женщин не наблюдают длительных последствий эклампсии
• Гибель плода.
Течение и прогноз
• У 25% женщин с эклампсией при следующей беременности возникает артериальная гипертёнзия, у 5% — артериальная гипертёнзия тяжёлой степени, у 2% — эклампсия
• Уже рожавших женщин с эклампсией относят к группе высокого риска развития эссенциальной артериальной гипертёнзии
• У рожавших женщин с эклампсией смертность выше, чем у первородящих. Профилактика
• Тщательное наблюдение за беременными
• Частое определение АД у беременных, имеющих артериальную гипертёнзию
• Выявление и лечение преэклампсйи.
См. также Гестозы. Гипертёнзия артериальная при беременности, Преэклампсйя МКБ О15 Эклампсия
Примечания. Эклампсия без судорог — вариант эклампсии с расстройством сознания, артериальной гипертёнзией, отёками и значительной протеинурией при отсутствии судорожных припадков
• Послеродовая эклампсия — судороги и коматозное состояние, сопровождающиеся артериальной гипертёнзией, отёками и протеинурией, развившиеся в течение 48 ч после родов.
Эклампсия – наиболее тяжелая, критическая форма гестоза, протекающая с судорожным синдромом, потерей сознания, развитием постэклампсической комы. Опасность эклампсии заключается в высокой вероятности тяжелых осложнений у беременной: кровоизлияния в мозг, отека легких, преждевременной отслойки плаценты, почечной и печеночной недостаточности, а также гибели плода. Диагностика эклампсии основывается на клинической картине и лабораторных данных. Лечение эклампсии направлено на создание покоя, купирование судорог, восстановление и поддержание жизненно-важных функций. При эклампсии показано скорейшее родоразрешение беременной.
Общие сведения
Клиническая гинекология и акушерство расценивает эклампсию как крайнюю степень тяжело протекающего гестоза. Судороги, угнетение сознания и коматозное состояние при эклампсии развиваются стремительно, что и обусловило название данной патологии, в переводе с греческого означающей «вспышка, подобная молнии». Реже встречается бессудорожная форма эклампсии, которая сопровождается кровоизлиянием в мозг.
Эклампсия развивается в 1-1,5% случаев всех поздних токсикозов беременности (гестозов). В большинстве случаев эклампсии предшествуют другие клинические формы токсикоза – водянка, нефропатия и преэклампсия, которые могут сменять друг друга постепенно или довольно быстро. Эклампсия чаще развивается в течение второй половины беременности (в 68-75% случаев), реже — в процессе родов (27-30%), в отдельных случаях в первые 24-48 часов послеродового периода (1-2%).
Причины развития и формы эклампсии
Определяющим в развитии эклампсии является повреждение клеток головного мозга вследствие критической гипертензии, вазоконстрикции сосудов, повышения проницаемости гемато-энцефалического барьера, снижения объема мозгового кровотока, нарушения калиево-кальциевого баланса.
Эклампсия, как правило, развивается на фоне упорной, не поддающейся терапии, нефропатии или преэклампсии. Определенное значение имеет несоблюдение беременной предписаний акушера-гинеколога, режима питания и отдыха, злоупотребление вредными привычками. В группу риска по развитию эклампсии входят первородящие критического возраста (юные и старше 35 лет), беременные с артериальной гипертензией, ожирением, гломерулонефритом, сахарным диабетом, гастритом, колитом, системной красной волчанкой, ревматоидным артритом и др. соматической патологией. К отягощающим акушерским факторам относят многоплодие, трофобластическую болезнь, токсикозы предыдущей беременности, преэклампсию или эклампсию у близких родственниц.
По ведущему клиническому признаку выделяют мозговую, почечную, печеночную, коматозную формы эклампсии. При мозговой форме определяющим нарушением служит тяжелая степень артериальной гипертензии и связанные с ней осложнения — ишемический или геморрагический инсульт. Почечная форма эклампсии, кроме судорог и комы, характеризуется развитием анурии. Печеночная форма эклампсии сопровождается глубокими метаболическими расстройствами, гипопротеинемией, тяжелым эндотелиозом. Особо тяжелая — коматозная форма эклампсии протекает без судорог.
Симптомы эклампсии
Обычно развитию эклампсии предшествует состояние преэклампсии, характеризующееся головной болью, тошнотой, нарушением зрения, болями в эпигастрии и подреберье справа, повышенной возбудимостью и судорожной готовностью. Типичная клиника эклампсии включает внезапную потерю сознания и развитие судорожного припадка. Судороги при эклампсии имеют свои особенности: вначале появляются отдельные мелкие сокращения лицевых мышц (15-30 секунд), которые сменяются тоническими судорогами — спазмом скелетной мускулатуры (15-20 секунд), а затем — генерализованными клоническими судорогами (конвульсиями), охватывающими мышцы туловища и конечностей.
При эклампсии может наблюдаться один судорожный припадок или их целая череда. Судорожный припадок сопровождается кратковременным апноэ, цианозом, расширением зрачков, прикусыванием языка, выделением пены изо рта. Длительность судорожного приступа обычно составляет не более 1,5-2 минут. После исчезновения судорог беременная впадает в кому. При отсутствии следующих приступов происходит постепенное восстановление сознания. В некоторых случаях развивается длительная эклампсическая кома, из которой пациентка может не выйти.
Приступ эклампсии может провоцироваться болью, любым напряжением, внешним раздражителем (ярким светом, шумом, громким звуком) и т. д. Иногда эклампсия развивается стремительно прямо во время родов при недостаточном обезболивании схваток, затрудненном характере родов (например, при узком тазе), чрезмерно сильной родовой деятельности или ее гиперстимуляции. Эклампсия после кесарева сечения возможна в случае ранней экстубации, произведенной до нормализации гемодинамических показателей, функции печени и почек, восстановления адекватного самостоятельного дыхания.
Во время припадка и после него у женщины может развиваться отек легких, асфиксия, кровоизлияние в мозг, преждевременная отслойка плаценты; вследствие внутриутробной гипоксии часто наступает гибель плода. Прогноз при эклампсии определяется количеством и длительностью приступов, а также продолжительностью комы.
Диагностика эклампсии
Эклампсия является острым, внезапно развивающимся состоянием, поэтому традиционные методы обследования беременных (гинекологический осмотр, УЗИ, допплерометрия маточно-плацентарного кровотока) не имеют диагностической значимости. В диагностике эклампсии основываются на наблюдении типичных проявлений, которые позволяют отличить данную форму гестоза от других поражений мозга — аневризмы, эпилепсии, опухолей, а также уремической и диабетической комы.
Типичным для эклампсии является ее связь с беременностью, возникновение во второй половине гестации (после 22-ой недели) либо в первые послеродовые сутки, предшествующий тяжелый гестоз с критической артериальной гипертензией и кратковременная симптоматика преэклампсии. В случае эклампсии отсутствует характерная для эпилепсии аура — т. е. малые симптомы-предвестники. С целью исключения отека легких выполняется рентгенография грудной клетки; для оценки состояния головного мозга — КТ, ЯМРТ.
Лечение эклампсии
Принципы лечения эклампсии предусматривают обеспечение беременной полного покоя, как физического, так и психического; принятие срочных мер по компенсации и восстановлению жизненно-важных функций и предупреждению повторных приступов.
Пациентка с эклампсией находится под постоянным мониторным контролем АД, ЭКГ, ЧСС, ЭЭГ и лабораторных показателей (КОС, электролитов, гемоглобина, тромбоцитов, газового состава крови и др.). Для почасового контроля диуреза производится катетеризация мочевого пузыря.
При эклампсии проводится длительная ИВЛ для обеспечения адекватной оксигенации крови; применяется капельное внутривенное введение магния сульфата (для понижения АД и профилактики судорог), раствора декстрана (для нормализации реологических свойств крови), глюкозы (для улучшения метаболизма мозга), диуретиков (для снятия отека органов). Предупредить повторение приступов эклампсии позволяет назначение седативных или наркотических средств. После относительной стабилизации состояния беременной показано бережное родоразрешение, чаще путем кесарева сечения. Во время развития судорожного припадка проводятся реанимационные мероприятия. Лечение тяжелых форм эклампсии требует привлечения невролога или нейрохирурга.
Профилактика эклампсии
Предупреждение крайней формы гестоза — эклампсии — требует профилактики развития поздних токсикозов в процессе ведения беременности, своевременное выявление и коррекцию водянки, нефропатии и преэклампсии.
Преэклампсия и эклампсия беременных
Как распознать и что делать?
- Что такое преэклампсия беременных?
- Причины преэклампсии
- Сроки развития преэклампсии
- Симптомы преэклампсии
- Степени тяжести преэклампсии
- Риски преэклампсии
- Лечение преэклампсии
- Сохранение беременности и родоразрешение в случае преэклампсии
Преэклампсия беременных – не только одно из самых грозных, но и один из самых запутанных осложнений беременности. Когда врачи диагностируют преэклампсию, что это означает, в чем опасность этого состояния и что можно сделать? Рассказывает наш эксперт Марина Михайловна ЧЕРНИКОВА, ведущий акушер-гинеколог медицинского центра «ЭРА».
Что такое преэклампсия беременных?
В определении термина «преэклампсия» в нашей стране существует путаница. Долгое время в России существовал диагноз «гестоз беременных», включающий широкий спектр осложнений беременности: отеки, нефропатию (поражение почек), повышение артериального давления (гипертензию). Преэклампсией, согласно этой классификации называется кратковременное промежуточное состояние, предшествующее тяжелому судорожному приступу, угрожающему жизни матери и плода — эклампсии. Некоторое акушеры-гинекологи и сейчас используют термин «преэклампсия» в таком значении.
Читать еще: Гидроцефалия у плода во время беременностиОднако сегодня принята другая классификация, действующая во всем мире. В соответствии с ней преэклампсия делится на 3 степени тяжести – по выраженности симптомов, и включает в себя, в числе прочего, нефропатию и гипертензию. Легкую форму преэклампсии лечат в домашних условиях, средняя и тяжелая форма – требуют срочного лечения в стационаре, так как это состояние представляет угрозу для жизни женщины и ребенка. Сегодня преэклампсия и эклампсия беременных – серьезные проблемы в акушерстве. Частота преэклампсии составляет 5-10%, а эклампсии — 0,05% в мировой статистике. В России эти диагнозы среди причин материнской смертности занимает третье место и составляют от 11,8% до 14,8%.
Признаками преэклампсии являются:
Отёки являются косвенными показателем преэклампсии. Однако обширные, быстро нарастающие отеки (особенно в области поясницы) могут говорить о повышенном риске развития тяжелой формы этого осложнения.
Преэклампсия – это синдром полиорганной недостаточности (вовлечены многие системы организма), возникающий только в период беременности. Он развивается после 20 недели беременности и для него характерны следующие признаки: повышение артериального давления, отеки, наличие белка в моче (протеинурия).
Причины преэклампсии
Как и в случае с гестозом, причины преэкламспии неизвестны. При этом осложнении организм беременной сложно адаптируется к развивающейся беременности, от чего начинают страдать разные системы и органы.
Комментарий специалиста
К сожалению, сегодня точные причины возникновения преэклампсии и эклампсии до конца не известны. Достоверно известно только одно- это состояние развивается исключительно при беременности и неразрывно связано с нарушением нормальных взаимоотношений в системе: мать-плацента-плод.
Многие ученые считают, что преэклампсия является генетически обусловленным нарушением адаптации организма женщины к беременности. Пусковой механизм для развития преэклампсии — факторы риска, имеющиеся у женщины. Это:
- возраст беременной до 18 лет и старше 30;
- преэклампсия во время предыдущих беременностей;
- синдром потери плода (привычное невынвшивание) ;
- многоплодие;
- анемия беременных;
- половой инфантилизм.
Наличие экстрагенитальной патологии, такой как заболевания почек, сердечно-сосудистой системы, сахарный диабет, заболевания щитовидной железы, ожирение, артериальная гипертензия, хронические заболевания лёгких также может приводить к развитию этого грозного осложнения беременности. Такие женщины берутся в группы высокого риска по развитию преэклампсии, проводятся более частые осмотры беременной, наблюдение осуществляется совместно с врачами смежных специальностей: терапевтом, эндокринологом, нефрологом.
Сроки развития преэклампсии
Преэклампсия — осложнение второй половины беременности. Если женщина в группе риска, то контроль над артериальным давлением и мониторинг анализов мочи особенно важен начиная с 26-28 недели. Если будущая мама имеет экстрагенитальную патологию (заболевания сердечнососудистой системы, почек, эндокринную патологию) возможно развитие преэклампсии в более ранние сроки (20 недель). Эта форма преэклампсии называется сочетанной, она тяжелее обычной.
Симптомы преэклампсии
- Повышение артериального давления;
- наличие белка в моче;
- головные боли, головокружение;
- боль в животе, тошнота и рвота;
- отеки и прибавление в весе;
- снижение необходимого количества мочи;
- изменение рефлексов и нарушение зрения.
Выраженность симптомов заболевания зависит от его тяжести.
Степени тяжести преэклампсии
У преэклампсия 3 степени тяжести: лёгкая, средняя, тяжелая. Степень тяжести определяется выраженностью клинических проявлений.
Комментарий специалиста
При легкой степени отмечают следующие признаки — слабость, плохой сон, отеки голеней, появление белка в моче в небольших количествах ( до 0,3г), повышение давления до 130-140 мм рт ст, повышения диастолического давления до 90-99 мм рт.ст.
Преэклампсия средней степени характеризуется отеками нижних конечностей, передней брюшной стенки, лица. Давление повышается до 140-160 мм рт.ст (диастолическое до 100-109 мм рт.ст), появляются сильные головные боли, тошнота. Белок в моче нарастает до 5 г в сутки. Снижается количество тромбоцитов до 140-150 х10в 9/л.
Преэклампсия тяжелой степени проявляется генерализованными отеками, сильной головной болью, ухудшением зрения, мельканием мушек в глазах, болью в эпигастральной области, тошнотой, рвотой. Давление повышается больше 160 мм рт.ст., диастолическое давление больше 110 мм рт.ст. Белок в моче — больше 5 г, резкое снижение тромбоцитов до 90. При этой степени тяжести преэклампсии самый неблагоприятный прогноз.
Риски преэклампсии
По данным статистики частота преэклампсии у беременных в среднем по стране за последние годы выросла и колеблется от 7% до 20%, к сожалению – это одна из самых частых причин тяжелых осложнений беременности и родов. По некоторым данным, у женщин, которые перенесли преэклампсию во время беременности, могут сформироваться патологии почек и гипертония. Но один из главных рисков преэкламсии — это развитие тяжелого состояния – эклампсии беременных.
” Эклампсия – это судорожный припадок. Эклампсические судороги развиваются на фоне преэклампсии из-за поражения ЦНС, которое вызвано отеком мозга и высоким внутричерепным давлением. Спровоцировать судороги в таком состоянии может любой раздражитель: яркий свет, громкие звуки, боль.
Во время приступа может быть один или несколько судорожных припадков подряд. После завершения припадков сознание постепенно восстанавливается. В некоторых случаях развивается эклампсическая кома.
- головная боль;
- бессонница;
- повышение давления;
- судорожная готовность, судороги.
Эклампсия не является наиболее тяжелой формой преэклампсии, как считают многие. К сожалению, в некоторых случаях это состояние может развиться и на фоне преэклампсии легкой степени. Появление симптоматики выраженной преэкламсии или эклампсии требует экстренных мер!
Опасность преэклампсии заключается в том, что она приводит к тяжелым осложнениям во время беременности и родов: синдрому задержки развития плода, преждевременной отслойки нормально расположенной плаценты, антенатальной гибели плода, эклампсии, синдрому ДВС (дессименированного внутрисосудистого свертывания крови — нарушение свертывания крови, при котором в мелких сосудах образуются тромбы), полиорганной недостаточности. В структуре перинатальной и материнской смертности она занимает одно из главных мест.
Лечение преэклампсии
” При развитии эклампсии и преэкламсии средней и тяжелой степени необходимо срочно вызывать скорую помощь и ехать в больницу! Во время ожидания скорой помощи необходимо обеспечить женщине полный покой, устранить яркий свет, громкие звуки, так как в таком состоянии любой раздражитель может вызвать судорожный приступ.
Врачебная помощь заключается во введении препаратов, предотвращающих судороги, восполнении объема циркулирующей крови, снижении артериального давления.
Если срок беременности менее 34 недель, то параллельно женщине вводят препараты, которые способствуют скорейшему созреванию и раскрытию легких малыша.
При развитии эклампсии и отсутствии выраженного положительного эффекта от терапии преэклампсии необходимо срочное родоразрешение.
Преэклампсию легкой степени можно лечить в условиях дневного стационара: назначается лечебно-охранительный режим, рациональное питание, богатое белками, витамины для беременных, препараты железа и кальция по показаниям. Беременные со средней и тяжелой формой подлежат обязательной госпитализации, лечение тяжелой формы преэклампсии проводится в условиях отделения интенсивной терапии. Лечение этих форм преэклампсии включает в себя магнезиальную терапию, гипотензивную терапию, тщательный мониторинг за состоянием матери и плода.
Сохранение беременности и родоразрешение в случае преэклампсии
Если состояние матери и малыша стабильно, нет выраженных ухудшений, то при преэклампсии легкой и средней степени тяжести возможно сохранение беременности до 37 недель. При тяжелой преэклампсии, которая угрожает жизни матери и малыша, родоразрешение необходимо провести в течение 6 – 24 часов после ухудшения состояния.
” Если развивается эклампсия, то необходимо провести родоразрешение в самые сжатые сроки после купирования приступа — через 3-12 часов.
Преэклампсия и эклампсия — не абсолютные показания к операции кесарева сечения. При достаточном уровне зрелости плода (и если нет других противопоказаний), то роды через естественные пути не только возможны – в ряде случаев они даже предпочтительнее. При эклампсии и преэклампсии роды вызывают искусственно, не дожидаясь их естественного начала, и, как правило, проводят с применением эпидуральной анастезии.
Комментарий специалиста
При стабильном состоянии матери и плода при преэклампсии легкой и средней степеней тяжести возможно пролонгирование беременности до 37 недель. Ухудшение состояния — показание для экстренного родоразрешения. При преэклампсии тяжелой степени родоразрешение проводится через 6-24 часа после стабилизации состояния матери и проведения профилактики дыхательных расстройств у плода. Любое ухудшение состояния — экстренное родоразрешение. До 32 недели предпочтительно кесарево сечение; после 34 недели возможны естественные роды при хорошей готовности родовых путей, хорошем состоянии плода и отсутствии других акушерских показаний к оперативному родоразрешению.
Верошпилактон Верошпилактон (Verospilactone) Действующее вещество: Фармакологическая группа 3D-изображения Цены в аптеках Москвы Оставьте свой комментарий...
01 06 2024 11:55:53
Hair Remover Velvet – победите лишние волосы раз и навсегда Hair Remover Velvet — крем депилятор, избавит от волос мягко и безболезненно! Индустрия...
31 05 2024 11:19:41
Глазная мигрень – что такое, симптомы и лечение Глазная мигрень Глазная или офтальмологическая форма мигрени – вариант заболевания с симптомами,...
30 05 2024 9:18:35
Половые железы. Функции и развитие половых желез. ПОЛОВЫЕ ЖЕЛЕЗЫ К половым железам относятся семенники у мужчин и яичники у женщин. Половые железы...
29 05 2024 17:52:34
Пробиотики после антибиотиков: как быстро восстановить детскую микрофлору Почему важно восстановить детский организм после антибиотикотерапии? Если есть...
28 05 2024 8:13:39
Лечение аденомы гипофиза головного мозга методами хирургического вмешательства Аденома гипофиза лечение Лечение аденомы гипофиза. Методы Основными...
27 05 2024 19:37:28
Тесты на глисты в домашних условиях Тест на глисты в домашних условиях Глистные болезни на сегодняшний день являются одним из самых распространенных...
26 05 2024 11:34:49
Можно ли принимать Пирантел при грудном вскармливании Можно ли кормящей маме принимать «Пирантел» при лечении паразитов? Зачастую иммунная функция...
25 05 2024 22:50:36
Как помогает Нурофен при зубной боли? Простое решение проблемы: почему стоит выбрать Нурофен от зубной боли? Зубная боль одна из самых нестерпимых. Она...
22 05 2024 19:23:27
Какие лекарства в виде капсул помогут избавиться от поноса? Лекарства в капсулах, помогающие избавиться от поноса Понос не является заболеванием, это...
21 05 2024 17:33:14
Что делать, если болит живот во время месячных Боли при месячных: нормально ли это, и Как избавиться от болей? По данным врачей, до 80% женщин страдают от...
20 05 2024 22:40:48
Как выглядят укусы клопов на теле человека? Как выглядят укусы постельных клопов Еще несколько десятков лет назад, как выглядят укусы постельных клопов,...
19 05 2024 17:59:22
Корень бородавки — строение, образование и удаление. Подробное описание корня и методы избавления бородавки с корнем (85 фото) Как устроена бородавка и...
18 05 2024 5:58:29
Самые важные упражнения для здоровья и долголетия 7 упражнений для долголетия, с которыми справится каждый Во все времена люди искали чудодейственные...
17 05 2024 20:56:23
Что показывает анализ ХГЧ при внематочной беременности? Какой уровень ХГЧ наблюдается при внематочной беременности? ХГЧ, или хорионический гонадотропин,...
15 05 2024 6:40:51

14 05 2024 10:35:12
Элидел для детей: инструкция по применению 1 г. крема содержит 10 мг пимекролимуса. В качестве вспомогательных компонентов: ди- и моноглицериды,...
13 05 2024 1:51:50
Гинекологи-эндокринологи в Петрозаводске АКУШЕР-ГИНЕКОЛОГ, ГИНЕКОЛОГ-ЭНДОКРИНОЛОГ Медицинская клиника «Онегомед» приглашает на прием к врач...
12 05 2024 12:31:18
Диагностика описторхоза: методы обнаружения Как выявляется описторхоз Выявление яиц описторхов в фекальных массах является единственным основным...
11 05 2024 2:13:40
Черные пятна на языке у человека Черные пятна на языке Налет белого, желтого или сероватого оттенка может возникнуть при незначительных расстройствах в...
09 05 2024 17:55:18
Значение имени Орест Значение имени Орест В этой статье вы найдете сведения о значении имени Орест, его происхождении, истории, узнаете о вариантах...
08 05 2024 21:37:29
Как сделать ноги стройными и худыми: лучшие упражнения и советы Как сделать ноги стройными и худыми: лучшие упражнения и советы Стройные красивые ноги не...
07 05 2024 13:19:19
Укус человека человеком: сколько силы в укусе, чем опасен, как лечить Узнай о последствиях Каждый поступок имеет свои последствия Последствия укуса...
06 05 2024 14:13:38
Особенности рака гортани 3 степени и продолжительность жизни с ним Рак гортани 3 степени (прогноз) Рак гортани — это достаточно часто встречающееся...
05 05 2024 6:52:57
Что такое идиопатический шум в ухе, основные симптомы и лечение Идиопатический шум в ушах и тиннитус, причины возникновения и лечение Шум в ушах, или...
04 05 2024 8:28:50
Жанин: инструкция по применению лекарственного средства при эндометриозе Жанин — это один из комбинированных гормональных препаратов, который...
03 05 2024 2:55:19
Вывод из состояния запоя в домашних условиях Как выйти из запоя в домашних условиях Состояние, в котором человек долгий промежуток времени употребляет...
30 04 2024 8:30:31
Болит хвост поджелудочной железы: симптомы, причины и лечение Воспаление хвоста поджелудочной железы Поджелудочная важна для организма, относится она к...
29 04 2024 11:57:17
Как обезболить схватки во время родов Обезболивание родов: с лекарствами и без Существует довольно много способов медикаментозного обезболивания родов....
28 04 2024 22:29:15
Чем лечить герпес на теле Герпес на теле: причины, виды высыпаний, профилактика и лечение Возникновение пузырьков, локализованных на коже и губах, нередко...
27 04 2024 12:52:10
Высаживание младенцев: применять или отказаться? Высаживание младенцев: применять или отказаться? Вопросы ухода за новорожденными вызывают жаркие споры в...
26 04 2024 11:16:48
Активированный уголь до и после приема алкоголя Как взаимодействуют активированный уголь и алкоголь Активированный уголь и алкоголь — два явления,...
25 04 2024 17:57:26
Чем может быть вызвано появление голубого или синего невуса? Голубой невус и розовый лишай Жибера: причины возникновения Родимые пятна, которые...
24 04 2024 10:40:16
Киви при беременности: польза и вред кисло-сладкого фрукта Можно ли есть киви при беременности В статье обсуждаем киви при беременности. Рассказываем о...
23 04 2024 14:47:51
Какие продукты закрепляют? Продукты закрепляющие стул При диарее и системном расстройстве кишечника употребляют продукты, крепящие стул. Но некоторым...
22 04 2024 1:48:40
СИБР в кишечнике Азбука здоровья Самое популярное Современные средства для снижения артериального давления - 2.3 млн. Календарь беременности - 1.3 млн....
21 04 2024 5:12:34
Каким образом гельминты передаются от человека к человеку Каким образом гельминты передаются от человека к человеку О том, как передаются глисты от...
19 04 2024 2:42:27
Ацесульфам калия — безвредный подсластитель или враг организма? Ацесульфам калия (Е950) Ацесульфам калия или пищевая добавка Е950 – вещество, широко...
18 04 2024 0:46:42
Тугоухость — снижение остроты слуха, шум в ушах Ответы сурдолога: тугоухость и шум в ушах Примерно после 40 лет слух, как и зрение, начинает постепенно...
17 04 2024 5:10:58
Можно ли гулять после манту и другие советы Можно ли гулять после манту и другие советы Когда детям ставят туберкулиновую пробу, выдаются некоторые...
15 04 2024 6:45:57
Панангин Состав Панангина Состав таблеток Активные вещества: магния аспарагинат (140 мг) и калия аспарагинат (158 мг). Дополнительные вещества: диоксид...
14 04 2024 13:27:33
Вибуркол свечи в гинекологии Вибуркол свечи в гинекологии temperature Вибуркол оказывает быстрое и выраженное лечебное действие. Восстанавливает...
13 04 2024 18:15:18
Еще:
здоровье и качество жизни -1 :: здоровье и качество жизни -2 :: здоровье и качество жизни -3 :: здоровье и качество жизни -4 ::










 Хорошо забытое старое – капли в нос Сиалор для детей: инструкция по приготовлению и применению
Хорошо забытое старое – капли в нос Сиалор для детей: инструкция по приготовлению и применению  Волдыри на коже: виды и причины образования
Волдыри на коже: виды и причины образования  Укрепление коротких и длинных ногтей гелем — полезные советы
Укрепление коротких и длинных ногтей гелем — полезные советы  Нежирные сорта рыбы для диеты и способы ее приготовления
Нежирные сорта рыбы для диеты и способы ее приготовления  16 неделя беременности
16 неделя беременности  Программы и схемы оздоровления компании "Сибирское здоровье"
Программы и схемы оздоровления компании "Сибирское здоровье"  Лечебный шампунь от перхоти в аптеке: рейтинг лучших средств по отзывам покупателей
Лечебный шампунь от перхоти в аптеке: рейтинг лучших средств по отзывам покупателей  Внематочная беременность: тест и другие признаки
Внематочная беременность: тест и другие признаки  Подробно о том, как мыть шпица
Подробно о том, как мыть шпица  Как распознать первые признаки беременности до задержки месячных
Как распознать первые признаки беременности до задержки месячных  СОЭ у женщин — норма в анализе крови и причины повышения (+ таблица)
СОЭ у женщин — норма в анализе крови и причины повышения (+ таблица)  Радиоизотопная ренография почек
Радиоизотопная ренография почек  Список продуктов для гипоаллергенной диеты
Список продуктов для гипоаллергенной диеты  Норма билирубина у новорожденных: лабораторные показатели и методы лечения
Норма билирубина у новорожденных: лабораторные показатели и методы лечения  Как поможет ЛФК для восстановления коленных суставов при артрозе 1 и 2 степени?
Как поможет ЛФК для восстановления коленных суставов при артрозе 1 и 2 степени?  Оказание первой помощи при переломе бедра
Оказание первой помощи при переломе бедра  Имя для мальчика по отчеству, сочетания, таблица
Имя для мальчика по отчеству, сочетания, таблица  Народные средства от поноса у взрослых: топ-7 быстродействующих
Народные средства от поноса у взрослых: топ-7 быстродействующих  Иммуносупрессоры
Иммуносупрессоры  Рассеянный склероз: узнаём по первичным симптомам
Рассеянный склероз: узнаём по первичным симптомам  Первые признаки и симптомы бешенства у человека — видео зараженного человека
Первые признаки и симптомы бешенства у человека — видео зараженного человека  Выкидыш
Выкидыш  Рацион на 2000 ккал сбалансированный (Б/Ж/У: 152/69/197)
Рацион на 2000 ккал сбалансированный (Б/Ж/У: 152/69/197)  Что такое малый таз
Что такое малый таз  Как узнать, произошло ли зачатие после овуляции — первые признаки беременности
Как узнать, произошло ли зачатие после овуляции — первые признаки беременности  Как диагностируется сотрясение мозга?
Как диагностируется сотрясение мозга?  Какие тренажеры лучше использовать при сколиозе
Какие тренажеры лучше использовать при сколиозе  УЗИ на 4 неделе беременности
УЗИ на 4 неделе беременности  Уровень ХГЧ при внематочной беременности
Уровень ХГЧ при внематочной беременности  Как меняются женские половые органы после родов
Как меняются женские половые органы после родов  Кортизол в крови повышен: основные причины и симптомы, способы лечения
Кортизол в крови повышен: основные причины и симптомы, способы лечения  Анализы крови при остром лейкозе
Анализы крови при остром лейкозе  11 неделя беременности
11 неделя беременности  Чем опасен ВПЧ 39 типа и правила его лечения
Чем опасен ВПЧ 39 типа и правила его лечения  Диетическое питание после операции на желудке при онкологии
Диетическое питание после операции на желудке при онкологии  Прививка от дифтерии – побочные эффекты у взрослых
Прививка от дифтерии – побочные эффекты у взрослых  Причины роста мужского живота
Причины роста мужского живота  Комплекс упражнений для лечения аритмии сердца
Комплекс упражнений для лечения аритмии сердца  Одинокая женщина желает родить: все методики искусственного оплодотворения
Одинокая женщина желает родить: все методики искусственного оплодотворения  А парень может забеременеть и каким образом?
А парень может забеременеть и каким образом?  Что такое зондовое питание
Что такое зондовое питание  Беременность 11 недель
Беременность 11 недель 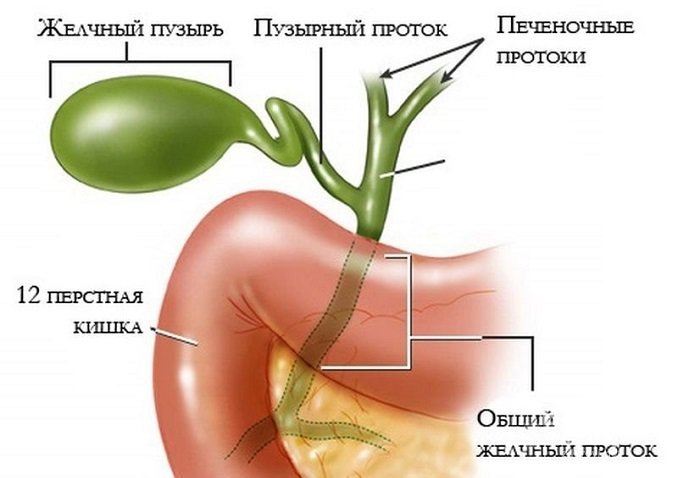 Острый холецистит
Острый холецистит  Выделения в первом триместре
Выделения в первом триместре  Первая помощь при переломах костей голени
Первая помощь при переломах костей голени  Самые распространенные инфекции глаз
Самые распространенные инфекции глаз  Фото вшей в волосах у детей и советы, как бороться с этой проблемой
Фото вшей в волосах у детей и советы, как бороться с этой проблемой 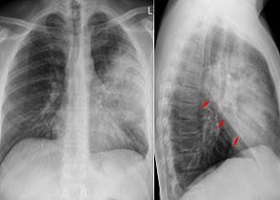 Особенности атипичной пневмонии
Особенности атипичной пневмонии  Диета и рекомендованный режим питания при долихосигме
Диета и рекомендованный режим питания при долихосигме  10 неделя беременности: фото, животик, УЗИ, ощущения
10 неделя беременности: фото, животик, УЗИ, ощущения  Лечебная диета № 5, при заболеваниях печени и желчного пузыря
Лечебная диета № 5, при заболеваниях печени и желчного пузыря  Интимная жизнь на ранних сроках беременности
Интимная жизнь на ранних сроках беременности  Всё про скарлатину
Всё про скарлатину  Через сколько времени проявляется ВИЧ после заражения и его диагностика
Через сколько времени проявляется ВИЧ после заражения и его диагностика  Базалиома кожи: классификация, причины, лечение, продолжительность жизни
Базалиома кожи: классификация, причины, лечение, продолжительность жизни  Список транквилизаторов, которые продают без рецептов врачей
Список транквилизаторов, которые продают без рецептов врачей  15 неделя беременности
15 неделя беременности  Высокий эстрадиол у женщин — признаки и методы нормализации гормона
Высокий эстрадиол у женщин — признаки и методы нормализации гормона  Билирубин у новорожденных: норма, причины повышенного уровня
Билирубин у новорожденных: норма, причины повышенного уровня  Питание при геморрое
Питание при геморрое  Что означает родинка на губе и возле нее (характер и судьба)
Что означает родинка на губе и возле нее (характер и судьба)  Что такое задний ринит и как его лечить
Что такое задний ринит и как его лечить  Понятие окружности грудной клетки
Понятие окружности грудной клетки  Измерение размера таза у беременных (норма для естественных родов)
Измерение размера таза у беременных (норма для естественных родов)  Болит голова от монитора. Что делать?
Болит голова от монитора. Что делать?  Как выбрать противоаллергические препараты для детей: обзор эффективных и безопасных антигистаминных лекарственных средств
Как выбрать противоаллергические препараты для детей: обзор эффективных и безопасных антигистаминных лекарственных средств  Легкие здоровые и больные
Легкие здоровые и больные  Особенности левосторонней нижнедолевой пневмонии: что это такое
Особенности левосторонней нижнедолевой пневмонии: что это такое  Боль в горле с левой стороны
Боль в горле с левой стороны  Лечебная диета при артрозе коленного сустава
Лечебная диета при артрозе коленного сустава  В каком возрасте можно начинать целоваться
В каком возрасте можно начинать целоваться  Исследование мазка на наличие уреаплазмы у женщин
Исследование мазка на наличие уреаплазмы у женщин  Как промыть нос физраствором ребенку в возрасте от 1 до 4 лет
Как промыть нос физраствором ребенку в возрасте от 1 до 4 лет  Как безопасно лечить запор у грудничка?
Как безопасно лечить запор у грудничка?  Недоношенный ребенок и искусственное вскармливание
Недоношенный ребенок и искусственное вскармливание  Бросил курить — болит грудная клетка
Бросил курить — болит грудная клетка  Как размягчить ноготь на большом пальце ноги: народные средства
Как размягчить ноготь на большом пальце ноги: народные средства